Le diagnostic
_
Avertissement : quelques généralités, précisions et vérités avant de trop s’inquiéter
Toutes les descriptions des signes cliniques et leur intensité possible et éventuellement extrême peuvent vous alarmer et vous inquiéter.
Tous les signes cliniques décrits ne sont pas obligatoirement présents, et leur intensité est très variable.
Il y a beaucoup de patients qui n’ont pas beaucoup de symptômes ou pour qui les symptômes ne sont pas très intenses. Et c’est tant mieux. Ce sont des formes avec peu de symptômes ou paucisymptomatiques.
En revanche, une fois fait le diagnostic de SEDh ou de HSD, il y a des précautions à prendre pour éviter des complications possibles et connaître les signes cliniques éventuels pour pouvoir les rattacher très vite au SEDh ou HSD et ainsi avoir la possibilité d’un traitement le plus spécifique possible sans retard.
Le diagnostic
Le diagnostic du syndrome d’Ehlers Danlos hypermobile ne peut s’envisager qu’après avoir éliminé tous les autres diagnostics possibles sur les douleurs chroniques et fatigue chronique listés sur ce site à la rubrique « diagnostic différentiel ».
Ceci doit se faire lors d’une consultation avec un médecin, à l’aide de tous les examens complémentaires disponibles. Un patient atteint de syndrome d’Ehlers Danlos hypermobile aura, le plus souvent, tous les examens complémentaires normaux, mis à part une carence en vitamine D et une ferritine basse parfois.
Le diagnostic pour la maladie d’Ehlers-Danlos sera établi selon deux circonstances :
- La maladie d’Ehlers-Danlos est connue dans la famille. Il faudra alors rechercher les signes apparentés au syndrome pour connaître les symptômes présents et juger leur importance avec les conséquences thérapeutiques qui en découlent.
- La maladie n’est pas connue dans la famille. Il faudra alors l’évoquer devant certains tableaux cliniques et l’identifier.
Sommaire :
1 – Les tableaux évocateurs du SED
2 – Les critères de diagnostic
3 – Le Protocole National de Diagnostic et de Soins (PNDS)
4 – Le diagnostic des SEDh (ou HSD)
1 – Les tableaux évocateurs du SED ou HSD
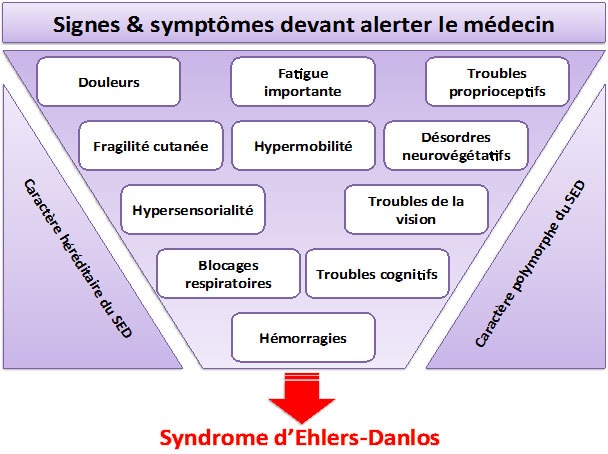
Les signes d’appels sont d’une banalité de consultation de médecine générale.
D’autant que la plupart du temps les examens complémentaires sont normaux. Il n’existe pas actuellement de marqueur génétique pour le SED hypermobile (85 % des cas de SED) ni pour les HSD.
C’est leur association, leur juxtaposition, leur succession, qui doit éveiller l’esprit curieux de chaque thérapeute pour ensuite rechercher des signes plus spécifiques. En effet, beaucoup de patients SED-HSD sont catalogués trop facilement et à tort : « psychosomatiques ».
Les signes d’appels ci-dessous ne doivent pas obligatoirement être tous présents ou contemporains.
Les deux signes les plus fréquents (plus de 90 %) et les plus marquants sont :
- Une asthénie intense, paradoxale (dès le réveil) handicapante, quotidienne
- Des douleurs, articulaires, péri-articulaires, musculaires, majorées par l’activité, disparates, éventuellement changeantes.
Peuvent être associés :
- Des entorses, éventuellement à répétition
- Des luxations : hanche, épaule ou mâchoire pour les sites les plus fréquents
- Des épisodes de tachycardie, de malaises, d’hypotension, d’hypotension orthostatique
- Des extrémités froides (évoquant un syndrome de Raynaud)
- Des ecchymoses fréquentes et faciles avec un traumatisme minime
- Des vergetures (en dehors d’une grossesse ou d’une perte importante de poids)
- Une cicatrisation difficile, lente
- Des douleurs abdominales aiguës, sans explication
- Des épisodes de dyspnée intense sans réel asthme
- Des épisodes de migraines rebelles
- De l’endométriose
- Des signes de reflux gastro-oesophagien
- Des pneumothorax spontanés et éventuellement récidivants
- Des épisodes de dystonie musculaire, avec des contractions musculaires pouvant être très douloureuses, handicapantes, spectaculaires
- Une dysurie avec pollakiurie ou perte de l’envie
- Une hypersensorialité : hyperosmie, hyperacousie, (à l’inverse des acouphènes), hypersensibilité, émotivité
- Une difficulté de concentration
- Des signes évoquant un syndrome d’Activation Mastocytaire (SAMA)
- Etc.
Tous ces signes d’appels doivent permettre de s’orienter vers les critères diagnostics de New York ci-dessous. Ces signes cliniques ont été particulièrement bien décrits dans le questionnaire historique de l’Hôtel Dieu établi par le professeur Claude Hamonet et qui a été la base du travail statistique d’Isabelle Brock pour son mémoire de 2015. Son travail a ensuite servi à l’établissement d’une échelle clinique somatosensorielle (ECSS_62).

2 – Les critères de diagnostic des trois formes les plus courantes du SED (critères de “New York” 2017) : SED classique, SED vasculaire, SED hypermobile
Le SED classique – SEDc selon New-York (2017)
Le SED classique – SEDc selon New-York (2017)
Mode de transmission : autosomique dominant
Critères majeurs :
- Hyperextensibilité de la peau et cicatrices atrophiques
- Hypermobilité Articulaire Généralisée (HAG) – mesurable grâce au score de Beighton et du « questionnaire en 5 points » (5PQ)
Critères mineurs :
- Ecchymoses « faciles »
- Peau douce et pâteuse
- Fragilité de la peau ou déchirure traumatique
- Pseudotumeurs des molluscoïdes
- Sphéroïdes sous-cutanés
- Hernie
- Plis épicanthiques
- Problèmes issus de l’hypermobilité articulaire (par exemple entorses, luxation/subluxation, douleurs, pied plat flexible)
- Antécédents dans la famille avec un parent du premier degré répondant à ces critères cliniques
Pour évoquer un SEDc, il faut :
Critère majeur 1 (peau hyperextensible et cicatrices atrophiques) + Critère majeur 2 (HAG) et/ou au moins 3 critères mineurs.
La confirmation par un test moléculaire (recherche de mutations COL5A1 et COL5A2) est obligatoire pour un diagnostic final.
Le SED vasculaire – SEDv selon New-York (2017)
Mode de transmission : autosomique dominant
Critères majeurs :
- Antécédents dans la famille d’un SED vasculaire avec identification d’une mutation du gène COL3A1
- Rupture d’une artère à un jeune âge
- Perforation spontanée du côlon sigmoïde en l’absence de maladie diverticulaire (ou autre pathologie intestinale)
- Rupture de l’utérus lors du 3ème trimestre de grossesse en l’absence de césarienne précédente ou de lésions périnéales sévères
- Formation d’une fistule carotido-caverneuse sans précédent traumatisme
Critères mineurs :
- Ecchymoses non lié à un traumatisme identifié et/ou avec des localisations inhabituelles comme les joues et le dos
- Peau diaphane et fine à travers laquelle on voit bien le réseau veineux
- Aspect facial caractéristique
- Pneumothorax spontané
- Vieillissement prématuré de la peau des mains et des pieds
- Pied bot varus équin
- Luxation congénitale de la hanche
- Hypermobilité des petites articulations
- Rupture des tendons et des muscles
- Kératocône (déformation de la cornée)
- Récession gingivale et fragilité gingivale
- Varices avant 30 ans et sans avoir eu d’enfants (pour les femmes)
Pour évoquer un SED vasculaire :
Des antécédents de maladie, rupture ou dissection artérielle chez des personnes de moins de 40 ans, des antécédents de rupture inexpliquée du côlon sigmoïde ou de pneumothorax spontané avec d’autres signes compatibles avec le SEDv doivent mener à des études complémentaires pour écarter ou confirmer un SEDv.
Une combinaison des autres critères « mineurs » doit aussi mener à un dépistage du SEDv.
Des tests moléculaires sont indiqués en recherche de mutations COL3A1 ou COL1A1. L’absence de résultat n’exclut cependant pas le diagnostic.
Le SED hypermobile – SEDh selon New-York (2017)
Le SED hypermobile – SEDh selon New-York (2017)
Mode de transmission : autosomique dominant à expressivité variable
Base moléculaire inconnue
Le diagnostic du SEDh reste clinique car il n’existe pas encore de test génétique fiable. Cela reflète probablement l’hétérogénéité génétique dans le cadre du SED hypermobile.
De plus, la présentation du SEDh peut varier selon l’âge et le sexe.
Afin de réduire l’hétérogénéité et de faciliter la recherche des causes génétiques sous-jacentes au SEDh, les critères diagnostiques de New-York 2017 sont plus stricts que les critères de Villefranche.
Aucun test de laboratoire capable de confirmer ou d’infirmer le diagnostic n’existe à ce jour.
Le système de notation Beighton est utilisé comme méthode de dépistage. Néanmoins, il est reconnu que le sexe, l’âge, l’ethnie, la musculation, les exercices d’étirement et d’échauffement affectent toutes les Hypermobilités Articulaires (HA) et donc l’Hypermobilité Articulaire Généralisée (HAG).
Cependant, la surcompensation musculaire, les blessures et la chirurgie peuvent aussi bien provoquer une hypermobilité articulaire qu’une hypomobilité :
- La surcompensation musculaire, comme les ischio-jambiers tendus, peut avoir un effet sur le degré d’extension du genou et sur la flexion lombaire de façon négative
- Au contraire, les exercices d’étirement et de réchauffement ont un effet positif.
- Quant aux blessures, elles peuvent déstabiliser une articulation ou réduire le mouvement.
- La chirurgie peut également affecter une articulation. Par exemple, une fusion de la colonne au niveau des lombaires ne permettra pas une flexion vertébrale suffisante pour valider le score de Beighton.
Par conséquent, comme tout outil clinique, il y a une certaine subjectivité et il est important de ne pas remplacer le jugement du clinicien expérimenté. Le test de dépistage permet de normaliser les procédures de performance, il est donc admis de l’utiliser pour diagnostiquer le SEDh.
Pour les patients obtenant un score de Beighton inférieur, d’autres articulations sont souvent évaluées : l’ATM, l’épaule, la hanche, le pied, le poignet, la cheville et les autres doigts de la main.
L’augmentation de la dorsiflexion de la cheville et du poignet, l’augmentation de la rotation interne et externe de la hanche et le pes planus (pied plat) sont en corrélation directe avec le score de Beighton.
3 – Le Protocole National de Diagnostic et de Soins (PNDS) publié en juin 2020
Ce sont les critères de New York qui ont été retenus pour le Protocole National de Diagnostic et de Soins (PNDS) du SED. Vous pouvez télécharger le questionnaire avec les critères de diagnostic du SED au format Word sur la partie du site réservée aux adhérents. Retrouvez le questionnaire au format PDF ici.
Critère I : Le score de BEIGHTON
Critère I : Le score de BEIGHTON

- Dorsiflexion passive de l’auriculaire au-delà de 90° – 1 point pour chaque main
- Apposition passive des pouces sur les fléchisseurs de l’avant-bras – 1 point pour chaque pouce
- Hyperextension du coude au-delà de 10° – 1 point pour chaque coude
- Hyperextension du genou au-delà de 10° – 1 point pour chaque genou
- Flexion du tronc vers l’avant avec les genoux complètement tendus de sorte que les paumes de main peuvent reposer à plat sur le sol – 1 point.
Le critère I est validé selon l’âge du patient :
- Enfants et prépubères : au moins 6/9
- 12 ans – 50 ans : au moins 5/9
- > 50 ans : au moins 4/9
S’il y a une perte de plus d’1 point au test de Beighton, le patient, en fonction de l’âge passera le questionnaire 5PQ positif (au moins 2 réponses positives sur 5 au Five-Point Questionnaire).
S’il y a une perte de plus d’1 point au test de Beighton en fonction de l’âge et si c’est justifié, il faudra considérer l’articulation temporo-mandibulaire, les épaules, les hanches, les pieds plats, les poignets, les chevilles et les autres doigts de la main.
Questionnaire 5 PQ [Hakim et Grahame, 2003]
Le patient doit obtenir au moins deux réponses positives pour valider le critère I :
- Pouvez-vous, ou avez-vous déjà pu, poser vos mains à plat sur le sol sans plier les genoux ?
- Pouvez-vous, ou avez-vous déjà pu, plier votre pouce pour toucher votre avant-bras ?
- Enfant, pouviez-vous vous contorsionner dans des positions non naturelles ou pouviez-vous réaliser le grand écart facilement ?
- Enfant ou adolescent, vous êtes-vous luxés plus d’une fois l’épaule ou le genou ?
- Considérez-vous avoir des articulations hyperlaxes ?
Critère II : La clinique générale et antécédents : A+B ou A+C ou B+C ou A+B+C
Critère II : La clinique générale et antécédents : A+B ou A+C ou B+C ou A+B+C
A. Signes cliniques : au moins 5/12
- Peau douce et veloutée
- Extensibilité cutanée modérée (entre 1, 5 et 2 cm)
- Stries atrophiques ou rougeâtres, vergetures
- Papules piézogéniques bilatérales au talon
- Hernie récurrente ou hernies multiples (inguinale, crurale, hiatale, ombilicale)
- Cicatrices atrophiques (au moins deux sites) (sans hémosidérine ou papyracée EDSc)
- Prolapsus (descente d’organes) du plancher pelvien, rectal ou utérin sans antécédents majeurs
- Dentition irrégulière ET palais haut ou étroit
- Arachnodactylie (signe du poignet de Walker des deux côtés ou signe du pouce de Steinberg des deux côtés)
- Rapport envergure sur taille d’au moins 1,05
- Prolapsus mitral léger ou plus important
- Dilatation de la racine de l’aorte avec score supérieur à +2
B. Antécédents familiaux de SEDh au premier degré (1 ou davantage)
C. Atteintes musculosquelettiques (au moins 1 point sur 3)
- Douleurs musculosquelettiques d’au moins deux membres, tous les jours et depuis plus de trois mois
- Douleurs diffuses depuis plus de trois mois
- Dislocation ou instabilité articulaire (sans traumatisme) : au moins 1 point sur 2 :
- Au moins trois dislocations de la même articulation OU au moins deux dislocations pour deux articulations différentes
- Instabilité d’au moins deux sites sans précédent traumatisme

Critère III. Critères d’exclusion (il faut 3/3)
Critère III. Critères d’exclusion (il faut 3/3)
- Peau hyperextensible type SEDc
- Autre maladie acquise ou héréditaire des tissus conjonctifs, auto-immune
- Autre anomalie génétique des tissus conjonctifs, chondrodysplasies.
Pour évoquer le SEDh, il faut :
- Critère I validé : score de Beighton positif ou -1 au score de Beighton avec 2 réponses positives au 5PQ
- Critère 2 validé : avec A+B ou A+C ou B+C ou A+B+C
- Critère 3 validé : 3/3
À l’heure actuelle, il est admis que tous les diagnostics posés avant la publication des critères de 2017 ne soient pas remis en cause. Exception faite si un patient décide de participer à une nouvelle recherche ou qu’il ait besoin d’être réévalué pour une autre raison.
Le diagnostic se fait donc, d’après le texte du PNDS, en remplissant ce questionnaire établi par le consortium de New York pour qui ces critères doivent servir à tous les médecins comme outil pour pouvoir établir un diagnostic de SEDh.

Deux réflexions importantes
Lorsque différentes Caisses primaires d’Assurance Maladie en France (CPAM) exigent que le diagnostic de SEDh soit réalisé par le centre de référence, elles méconnaissent le texte même du PNDS qui lui n’impose pas ce que les CPAM exigent.
Le texte du PNDS : « Il devrait être idéalement posé par des praticiens ayant acquis une expertise clinique au sein d’un centre de référence ou de compétences. Le diagnostic de certitude repose sur la confirmation génétique réalisée dans le cadre d’une consultation de génétique spécialisée dans les SED, sauf pour le type hypermobile (SEDh), dont les bases génétiques ne sont pas encore identifiées et dont le diagnostic repose sur une grille de critères cliniques (grille des critères de NY). Si l’ensemble des critères nécessaires pour parler de SEDh ne sont pas remplis, le terme de pathologies du spectre de l’hypermobilité peut être utilisé, après avoir éliminé les diagnostics différentiels. »
Cela veut dire que le diagnostic de SEDh peut être fait lorsque les conditions ne sont pas « idéales » par d’autres médecins que ceux des centres de référence et compétences. Or actuellement, les conditions ne sont pas idéales avec une attente de plusieurs années avec des conditions difficiles à remplir par les patients.
Par ailleurs, les médecins du GERSED sont pour la plupart détenteurs d’un diplôme du certificat Syndrome d’Ehlers-Danlos.
Nous en profitons ici pour réitérer nos nombreuses demandes de collaboration avec la filière OSCAR et les centres de références restées sans réponse (mars 2023). Nous restons confiants et opiniâtres dans cette invitation à partager et à coopérer.
D’autre part, bon nombre de médecins (dont des rhumatologues) et malheureusement parfois des experts auprès des CPAM, réfutent un diagnostic de SEDh-HSD sous prétexte qu’il n’y a pas d’hyperélasticité de la peau ou qu’il n’y a pas d’hypermobilité articulaire ; et ceci sans plus d’argument, sans aucun résultat d’examen clinique, sans aucun chiffrage.
Nous avons pu constater que pour affirmer l’hyperélasticité de la peau pour le diagnostic de SEDh-HSD, il faut : « une extensibilité cutanée MODÉRÉE (entre 1,5 et 2,5 centimètres sur la face palmaire de l’avant bras non dominant) ».
Lorsque l’extension est supérieure il pourrait s’agir d’un autre SED (Classique C) ou d’une autre maladie comme un pseudoxanthome élastique (PXE). Pour l’hypermobilité articulaire, c’est le score de Beighton qui doit être donné, et non pas une impression personnelle qui fait souvent la caricature d’un patient SEDh-HSD en un contorsionniste.
4 – Le diagnostic des SEDh (ou HSD), à l’aide d’une méthode scientifique déposée à l’Académie de médecine en mars 2017 (établit avant la publication de la classification de New York 2017)
(Syndrome d’Ehlers Danlos type III hypermobile : validation d’une échelle clinique somatosensorielle à propos de 626 cas, Bull. Acad. Natle Méd., 2017, 201, n°2, séance du 28 février 2017)
« La présence de 5 de ces 9 signes suffit pour affirmer le diagnostic d’Ehlers-Danlos (spécificité : 99.6% – sensibilité: 97.6%). »
- Des douleurs de localisations multiples (articulaires,abdominales, thoraciques, musculaires, migraines…), évoluant par crises sur un fond continu, aggravées par l’activité physique ;
- Une fatigue très importante, dès le réveil, handicapante, avec sensations de pesanteur du corps et accès de somnolences ;
- Des troubles proprioceptif du contrôle de la motricité, maladresses, heurts d’obstacles, déviation de la marche, chutes ;
- Une instabilité articulaire : entorses, subluxations (incluant les craquements articulaires) ;
- Une peau fine, transparente, ne protégeant pas contre l’électrostatisme ;
- Une hypermobilité articulaire Beighton / 9 ; possibilité de mettre un pied derrière la tête de faire le grand écart facial dans l’enfance. Épaules hypermobiles test de CYPEL (oui-non) ;
- Des hémorragies cutanées et sous cutanées (ecchymoses) ;
- Une hyperacousie ou des sensations vertigineuses ;
- Des reflux gastro-œsophagiens.
TOTAL :
Cette méthode n’a pas été retenue dans la publication du PNDS. Elle reste un très bon outil de très forte présomption rapide, pratique et utile.
Le diagnostic devra se faire ensuite par le questionnaire sur les critères de New York repris par le PNDS.
La constatation de cas identiques, facilement retrouvée même si les manifestations cliniques diffèrent, signe le caractère héréditaire de la pathologie sans devoir recourir à un test génétique.
Néanmoins, la publication de cette échelle clinique ne ferme en rien la porte aux études génétiques.
« Les informations fournies sur le site gersed.org sont destinées à améliorer et non à remplacer, la relation directe entre le patient (ou visiteur du site) et les professionnels de santé. »
Vous voulez nous soutenir ?
_

